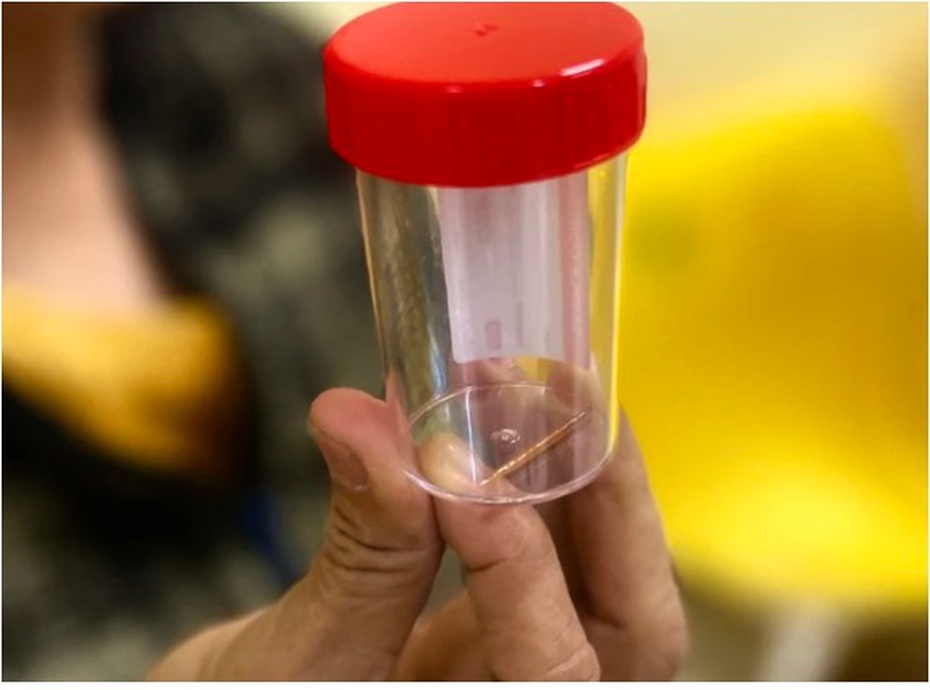
Nữ bệnh nhân thủng dạ dày vì thói quen nhiều người Việt hay mắc phải
Ngày 25/3, thông tin từ Bệnh viện Đa khoa Xuyên Á TPHCM cho biết, tại đây vừa tiếp nhận và can thiệp cho một trường hợp bị dị vật đường tiêu hóa. Bệnh nhân là bà L.K.L. (65 tuổi, ngụ tại tỉnh Tây Ninh) đến bệnh viện thăm khám sau nhiều ngày bị đau bụng âm ỉ.
Qua thăm khám và khai thác bệnh sử, bác sĩ ghi nhận, bệnh nhân thường có thói quen ngậm tăm xỉa răng sau khi ăn. Các bác sĩ đã chỉ định nội soi kiểm tra vùng dạ dày, thực quản cho người bệnh.
Trong quá trình nội soi, bác sĩ phát hiện có dị vật là cây tăm dài 3,5cm đã đâm xuyên đầu nhọn vào thành dạ dày người bệnh. Bằng thiết bị chuyên dụng, các bác sĩ đã lấy thành công cây tăm ra khỏi đường tiêu hóa của bệnh nhân. Bà L may mắn khi vết thương dạ dày chưa nghiêm trọng.
Sau can thiệp, bệnh nhân được theo dõi, điều trị nội khoa, đến nay sức khỏe đã bình phục tốt.
Được biết, tai nạn vì ngậm tăm tre không phải hiếm gặp, trước đó, tại Bệnh viện Đa khoa Tuyên Quang, các bác sĩ đã thực hiện phẫu thuật thành công cho bệnh nhân B.T.S (19 tuổi, huyện Hàm Yên, Tuyên Quang) bị thủng ruột do nuốt nhầm tăm tre.
Các bác sĩ cho biết, bệnh nhân nhập viện trong tình trạng đau bụng âm ỉ quanh rốn. Các bác sĩ tiến hành chụp cắt lớp vi tính và làm các xét nghiệm cận lâm sàng cần thiết, các bác sĩ chẩn đoán bệnh nhân S. bị viêm phúc mạc do thủng tạng rỗng, cần được chỉ định phẫu thuật cấp cứu.
Khi tiến hành phẫu thuật, kíp mổ nhận thấy nguyên nhân gây thủng ruột là một que tăm tre nhọn. Ngay sau đó, bệnh nhân đã được phẫu thuật lấy dị vật, khâu phục hồi ruột non thành công, sau đó lau rửa ổ bụng và đặt dẫn lưu. Sau phẫu thuật 01 ngày, sức khỏe bệnh nhân ổn định.
Cũng liên quan đến dị vật tăm tre, tại Bệnh viện Hữu nghị Việt Nam – Cuba Đồng Hới tiếp nhận, trường hợp bệnh nhân T.X.C (77 tuổi, Đồng Hới, Quảng Bình) đến khám với thói quen sử dụng tăm tre xỉa răng sau khi ăn khiến ông vô tình nuốt phải tăm tre mà không hề hay biết.
Nhận thấy có dấu hiệu đau bụng, nên người bệnh đã đến thăm khám tại khoa khám bệnh viện. Sau khi nội soi dạ dày tình cờ phát hiện có dị vật mắc tại hành tá tràng.
Tại đây, bệnh nhân được chỉ định nội soi gây mê gắp dị vật ống tiêu hoá, ê-kíp gồm Khoa Thăm dò chức năng - Nội soi kết hợp với Khoa Gây mê hồi sức đã tiến hành nội soi và gắp ra dị vật là que tăm nhọn có kích thước khoảng 3cm, hai đầu cắm vào niêm mạc gây loét, phù nề xung quanh.
Sau khi thành công lấy dị vật ra ngoài, tình trạng bệnh nhân đã ổn định và được chuyển vào khoa để tiếp tục điều trị viêm loét.
Bác sĩ khuyến cáo, việc dùng tăm tre xỉa răng và ngậm tăm là thói quen của rất nhiều người, tưởng chừng như một việc hết sức đơn giản và bình thường nhưng nó tiềm ẩn rất nhiều nguy cơ. Nếu bị rơi vào đường thở hoặc đường ăn mà không được can thiệp y tế kịp thời thì nguy hiểm đến tính mạng.
Để tránh tai nạn tương tự có thể xảy ra, bác sĩ khuyến cáo cộng đồng nên bỏ thói quen ngậm tăm trong miệng, khi ăn uống cần nhai kỹ để loại bỏ xương, tránh nguy cơ nuốt phải xương gây thủng đường tiêu hóa, nguy hiểm tính mạng. Trường hợp, chẳng may nuốt phải dị vật cần đến bệnh viện để được kiểm tra, xử lý kịp thời.
Thủy đậu “vào mùa”, tiêm vắc xin thế nào để tránh biến chứng?
Ngày 26/3, theo tin từ Trung tâm Kiểm soát bệnh tật (CDC) Hà Nội, tuần qua (từ ngày 15 đến 22-3), trên địa bàn Hà Nội ghi nhận 44 ca mắc thuỷ đậu (tăng 21 ca so với tuần trước đó). Trong đó có một số huyện có nhiều bệnh nhân như Mê Linh với 12 ca, Thanh Trì (8 ca) và Mỹ Đức (6 ca).
Như vậy, cộng dồn từ đầu năm 2024 đến nay, Hà Nội ghi nhận 246 ca mắc thuỷ đậu (giảm 364 ca so với cùng kỳ năm 2023). Dù vậy, theo CDC Hà Nội dự báo, số ca mắc thuỷ đậu có thể gia tăng trong thời gian tới.
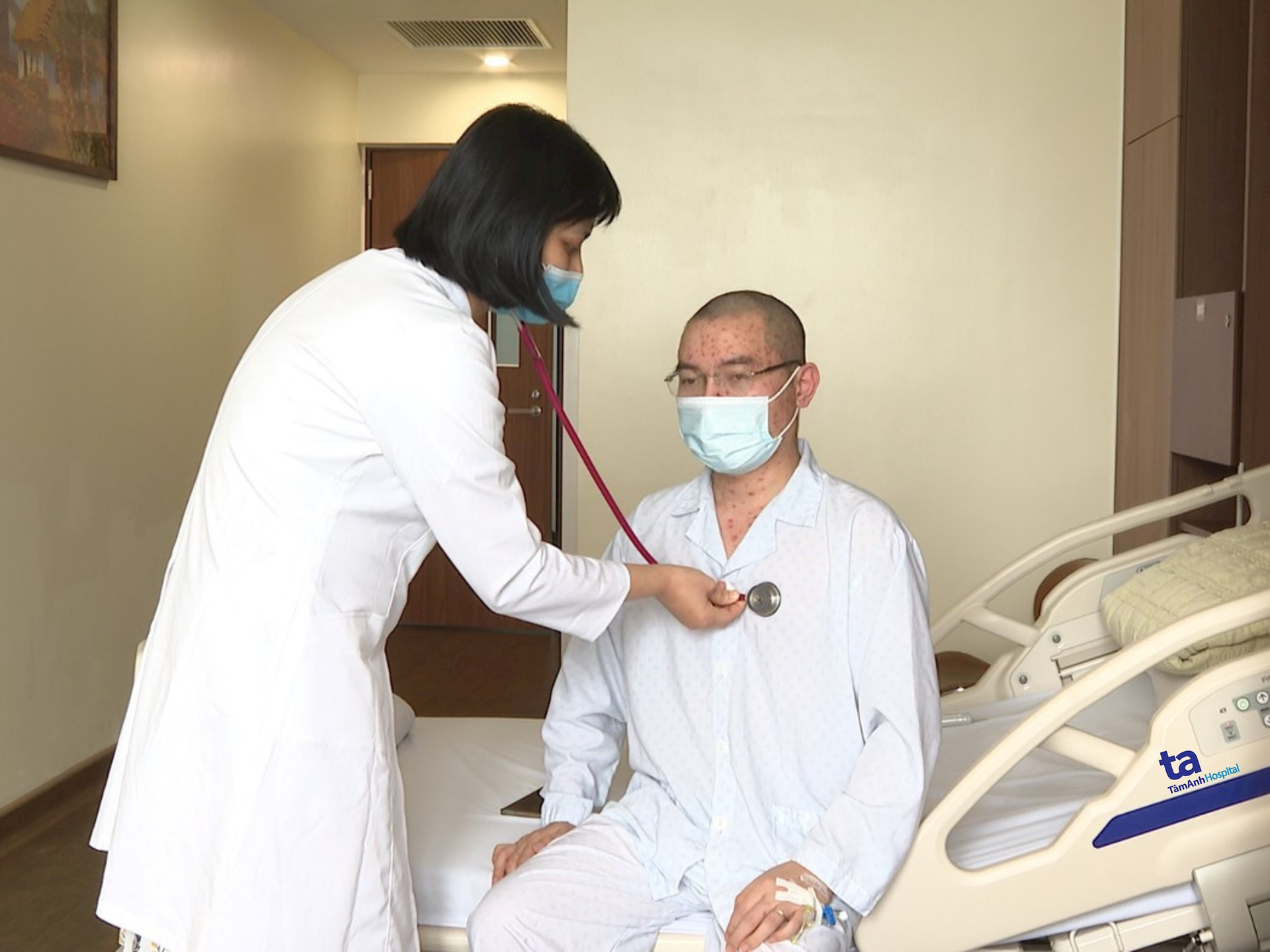
Chăm sóc bệnh nhân mắc thuỷ đậu tại Bệnh viện Đa khoa Tâm Anh Hà Nội.
Theo lý giải của bác sĩ nội trú Đàm Thị Thanh Tâm, khoa Nội tổng hợp, Bệnh viện Đa khoa Tâm Anh Hà Nội, thủy đậu là bệnh truyền nhiễm cấp tính do vi rút Varicella Zoster gây ra. Bệnh xảy ra quanh năm và tăng cao hơn từ tháng 2 đến tháng 6 hằng năm.
Do đó, thời điểm này được xem là “mùa” của thuỷ đậu do vi rút gây bệnh sinh sôi và phát tán nhanh chóng khi độ ẩm trong không khí tăng cao. Bệnh thường diễn biến lành tính, nhưng nếu không được chăm sóc đúng cách và điều trị cẩn thận, người bệnh có nguy cơ mắc các biến chứng nặng nề như viêm phổi, viêm não, nhiễm trùng huyết…, thậm chí tử vong.
Mới đây, Trung tâm Kiểm soát bệnh tật (CDC) Yên Bái cũng đã ghi nhận một phụ nữ 42 tuổi tử vong do mắc thủy đậu kèm biến chứng viêm phổi nặng, suy gan cấp.
Còn tại Bệnh viện Đa khoa Tâm Anh Hà Nội, từ sau Tết đến nay, bệnh viện ghi nhận nhiều ca đến khám ngoại trú và những ca phải nhập viện do biến chứng thủy đậu, tăng khoảng 10% so với cùng kỳ năm ngoái. Trong đó, có nhiều ca bệnh nặng, biến chứng phổ biến nhất là bội nhiễm da. Đa số các bệnh nhân nhập viện đều chưa tiêm phòng vắc xin trước đó.
Điều đáng nói là vi rút thuỷ đậu có thể tồn tại trong tế bào thần kinh nhiều năm và diễn tiến thành bệnh zona thần kinh gây đau đớn, giảm chất lượng cuộc sống cho người bệnh sau này. Khi phát bệnh zona thần kinh, người bệnh vẫn có thể tiếp tục lây vi rút cho người khác gây ra bệnh thủy đậu.
Bác sĩ Đàm Thị Thanh Tâm lưu ý, người đã từng mắc thủy đậu thường có miễn dịch bền vững với vi rút. Tuy nhiên, nếu tiếp xúc với nguồn lây bệnh mà không biết cách phòng tránh, miễn dịch cơ thể suy giảm, có thể hoàn toàn mắc lại thủy đậu. Khi đó, người bệnh vẫn có thể lây bệnh cho những người khác.
Vì vậy, tiêm vắc xin thủy đậu là biện pháp phòng bệnh chủ động, hiệu quả, giảm nguy cơ mắc và biến chứng do bệnh gây ra.
Cũng đề cập đến vấn đề này, bác sĩ Bạch Thị Chính, Giám đốc Y khoa Hệ thống tiêm chủng VNVC cho biết, vắc xin phòng thủy đậu hiện tiêm được cho trẻ từ 9 tháng tuổi và người lớn chưa mắc bệnh. Lịch tiêm vắc xin thủy đậu gồm 2 mũi, khoảng cách tiêm tùy thuộc vào loại vắc xin và độ tuổi.
“Vắc xin thủy đậu không được chỉ định tiêm trong thai kỳ. Để phòng bệnh khi mang thai và cung cấp miễn dịch bảo vệ trẻ, phụ nữ chuẩn bị mang thai cần chủ động tiêm ngừa trước thai kỳ và ngừa thai ít nhất 3 tháng trước khi có thai”, bác sĩ Bạch Thị Chính khuyến cáo.
Theo các nghiên cứu, hai mũi vắc xin thủy đậu phòng được 88-98% nguy cơ mắc bệnh. Người đã tiêm vắc xin nếu mắc bệnh thường nhẹ và ít gặp các biến chứng nguy hiểm.
Ngoài ra, vắc xin vẫn có khả năng bảo vệ với người vừa tiếp xúc với người bệnh thủy đậu. Tiêm vắc xin ngay khi tiếp xúc và không quá 3-5 ngày giúp người tiếp xúc gần phòng bệnh và giảm biến chứng không mong muốn.
Các chuyên gia y tế cũng cho rằng, Việt Nam chưa có vắc xin ngừa zona thần kinh nên vắc xin thủy đậu cũng được xem là cách phòng zona thần kinh duy nhất hiện có.
Người trẻ mắc bệnh lao ngày một gia tăng
Năm 2018, từ vị trí 16/30 nước có gánh nặng bệnh lao cao và 15/30 nước có gánh nặng bệnh lao kháng đa thuốc cao nhất thế giới, Việt Nam đã chuyển lên xếp thứ 11 trong 30 nước có số người bệnh lao cao nhất trên toàn cầu, đồng thời đứng thứ 11 trong số 30 nước có gánh nặng bệnh lao kháng đa thuốc cao nhất thế giới. Theo các chuyên gia, còn 40% người mắc lao trong cộng đồng nhưng chưa được phát hiện và điều trị, đặc biệt người trẻ mắc lao gia tăng.
Đang học lớp 12, nữ sinh L.T.M.Q (Hà Nội) bỗng cảm thấy mệt mỏi, ho kéo dài, mua thuốc về uống nhưng mãi không khỏi. Môt thời gian sau, nữ sinh cảm thấy khó khở, sức khoẻ sa sút. Khi nhập viện vào Khoa Lao Hô hấp – Bệnh viện Phổi Trung ương, cả gia đình đã sốc khi cô được kết luận mắc lao phổi với hình ảnh chụp X-quang của nữ sinh cho thấy 2 bên phổi tổn thương toàn bộ, chứng tỏ đã phải trải qua thời gian dài mắc bệnh nhưng không phát hiện. Nữ sinh trải qua cuộc chiến chống bệnh lao phổi kéo dài suốt 2 tháng nằm viện và 6 tháng điều trị ngoại trú, sức khoẻ mới ổn định. Từ chỗ không thể ngồi dậy, không thể tự thay quần áo, không tự phục vụ được sinh hoạt cá nhân, nữ sinh đã chạy bộ được, tổn thương phổi đã hồi phục thần kỳ, vi khuẩn lao không còn hoạt động.
Tương tự, nam thanh niên L.A.H (24 tuổi, Hoàng Mai, Hà Nội) cũng có biểu hiện gầy sút cân, ho đờm kéo dài khoảng hơn 1 năm, có lần ho ít máu lẫn đờm nhưng chưa đi khám. Tới khi đột ngọt ho ra máu kèm theo khó thở, anh được người nhà đưa đến Bệnh vện Phổi Trung ương khám. Tại Khoa Cấp cứu, bệnh nhân tiếp tục ho ra nhiều máu, suy hô hấp, giảm oxy máu, đe dọa tính mạng, đã nhanh chóng được các bác sĩ cấp cứu, đặt nội khí quản, thở máy. BSCKI Nguyễn Văn Trường, Phó trưởng Khoa Cấp cứu cho biết, đây là trường hợp ho ra máu tắc nghẽn do lao phổi, phải nút mạch phế quản cầm máu và sử dụng thuốc lao sớm. Ho ra máu là tình trạng thường gặp trong cấp cứu về bệnh lao và bệnh phổi ở nước ta, tỷ lệ tử vong cao.
Nếu như trước đây, bệnh lao hay xảy ra ở người lớn thì nay đã gia tăng ở trẻ em và người trẻ tuổi. Bệnh viện Phổi Trung ương đã từng ghi nhận 4 sinh viên ở trọ cùng nhau và cả 4 người cùng lây bệnh lao. Bệnh viện Nhi Trung ương cũng ghi nhận nhiều ca mắc lao là trẻ em vào nhâp viện. Đây là vấn đề đáng báo động. Theo báo cáo của Chương trình Chống lao Quốc gia, năm 2023, Việt Nam đã phát hiện 106.086 trường hợp mắc lao các thể, tăng 2.282 bệnh nhân, tương đương tăng 2,2% so với cùng kỳ năm 2022 và tăng 27.151 (34,4%) so với cùng kỳ năm 2021. Phát hiện lao kháng đa thuốc năm 2023 là 3.775 bệnh nhân, cao hơn các năm 2020, 2021, 2022 lần lượt là 7,8%, 45,8% và 9,5%.
Các chuyên gia lo lắng khi bệnh dịch tễ bệnh lao Việt Nam còn rất nặng nề, đặc biệt gia tăng lao kháng thuốc. Kết quả điều trị lao kháng thuốc năm 2023 chỉ đạt mức 72,3% so với chỉ tiêu kế hoạch; tỷ lệ bỏ điều trị còn cao trong khi phác đồ chuẩn ngắn hạn đã được mở rộng trên cả nước.
Theo TS.BS cao cấp Đinh Văn Lượng, Giám đốc Bệnh viện Phổi Trung ương, số bệnh nhân lao được phát hiện, đưa vào điều trị và được báo cáo hàng năm tại Việt Nam mới chỉ chiếm khoảng 60%, còn gần 40% bệnh nhân lao trong cộng đồng chưa được phát hiện và điều trị hoặc chưa báo cáo. Đây là điều rất nguy hiểm vì lao là bệnh truyền nhiễm, một người trong gia đình mắc lao rất có thể lây cho người sống trong cùng nhà, lây cho hàng xóm. Đặc biệt, hoạt động phát hiện lao trẻ em còn hạn chế, số ca lao trẻ em phát hiện còn thấp so với kỳ vọng và so với ước tính của WHO. Các chuyên gia cho rằng, để có thể tiếp cận và phát hiện được 40% số bệnh nhân lao trong cộng đồng là rất khó khăn nếu không có sự vào cuộc của người dân.
Theo WHO, năm 2022, số bệnh lao mới được phát hiện trên toàn cầu là 7,5 triệu người và cũng trong năm này, bệnh lao đã gây ra khoảng 1,43 triệu ca tử vong. Công cuộc thanh toán bệnh lao toàn cầu vẫn còn rất nhiều trở ngại và cần nhiều hơn nỗ lực từ các quốc gia. Việt Nam đặt mục tiêu chấm dứt bệnh lao vào năm 2035. Để làm được điều này, theo TS Đinh Văn Lượng, chúng ta còn rất nhiều công việc phải làm, thậm chí phải làm ngay, làm nhanh với các phương pháp làm mang lại hiệu quả tốt nhất. Nhiều chuyên gia cũng cho rằng, quan trọng nhất là phát hiện 40% người mắc lao tiềm ẩn ở cộng đồng để đưa vào xét nghiệm và điều trị, cắt đứt nguồn lây. Hiện nay, đã có 51/63 tỉnh, TP trên toàn quốc thành lập Bệnh viện Phổi, Bệnh viện lao và bệnh phổi.
T.M (tổng hợp)