Bệnh tay chân miệng có diễn biến bất thường
Năm 2023, số ca mắc tay chân miệng tại phía Nam tăng giảm không theo chu kỳ các năm trước. Đến cuối tháng 11, bệnh có xu hướng giảm, nhưng số ca mắc vẫn cao hơn cùng kỳ năm 2022.
Đó là nhận định của Viện Pasteur thành phố Hồ Chí Minh về dịch bệnh tay chân miệng (TCM) tại 20 tỉnh thành phía Nam sau khi phân tích các số liệu thu thập được từ đầu năm 2023 đến ngày 20-11.
Cụ thể, tại 20 tỉnh, thành phố khu vực phía Nam ghi nhận 124.345 ca mắc bệnh TCM, cao gấp 2,6 lần so với cùng kỳ năm 2022. Trong đó, số ca mắc TCM ghi nhận tại thành phố Hồ Chí Minh là 44.467 ca, chiếm 35,7%. Như vậy, bệnh nhi TCM từ các tỉnh, thành phố khác đến thành phố điều trị chiếm 64,3%.
Còn theo số liệu từ 3 bệnh viện Nhi của thành phố Hồ Chí Minh, trong giai đoạn có ca TCM tăng cao ở khu vực phía Nam từ ngày 1-8 đến ngày 31-10-2023, thành phố tiếp nhận điều trị cho 4.392 trẻ có địa chỉ tại các tỉnh, thành phố khác, chiếm gần 70% số ca TCM nhập viện điều trị.
Theo Sở Y tế thành phố Hồ Chí Minh: Diễn biến bệnh TCM năm nay khác biệt so với các năm trước đây. Nếu như các năm trước, dịch sau khi đạt đỉnh sẽ giảm dần sau đó. Trong năm 2023, dịch bệnh TCM đạt đỉnh vào tuần 23-31 rồi giảm chậm, sau đó tăng lại vào các tuần 41-43. Sau tuần 43, tình hình dịch tiếp tục giảm chậm, nhưng số ca mắc cao hơn so với cùng kỳ năm 2022.
Nhận định tình hình dịch còn kéo dài, Sở Y tế thành phố Hồ Chí Minh đề nghị các tỉnh thành khu vực phía Nam tiếp tục tăng cường hoạt động phòng chống dịch bệnh TCM. Sở y tế các tỉnh, thành cần nâng cao năng lực điều trị tại địa phương, đặc biệt là bệnh viện tuyến cuối của tỉnh để bệnh nhi có thể được điều trị sớm nhất và thuận tiện nhất.
Bên cạnh đó, các tỉnh, thành cũng lưu ý tăng cường truyền thông đến người dân về khả năng tiếp nhận điều trị bệnh TCM của bệnh viện tuyến tỉnh để người dân an tâm điều trị tại địa phương.
Lưu ý điều trị cho người mắc sốt xuất huyết trên nền đái tháo đường
Thời gian vừa qua, Bệnh viện Nội tiết Trung ương đã tiếp nhận và điều trị cho không ít ca bệnh sốt xuất huyết trên nền đái tháo đường gặp biến chứng khá nguy hiểm.
Điển hình như ca bệnh mắc đái tháo đường type 2 hơn 10 năm, kèm theo tăng huyết áp, rối loạn lipid máu. Bệnh nhân nhập viện sau 3 ngày bị sốt cao liên tục trên 39 độ C, kèm đau mỏi người, đau cơ xương khớp. Người bệnh có xuất huyết dưới da thành mảng rộng, chảy máu chân răng. Mức tiểu cầu giảm sâu, chỉ còn 6G/L, (trong khi mức bình thường là từ 150-400G/L) - tức là ở mức độ cực kỳ nguy hiểm. Bệnh nhân được chẩn đoán sốt xuất huyết nặng.
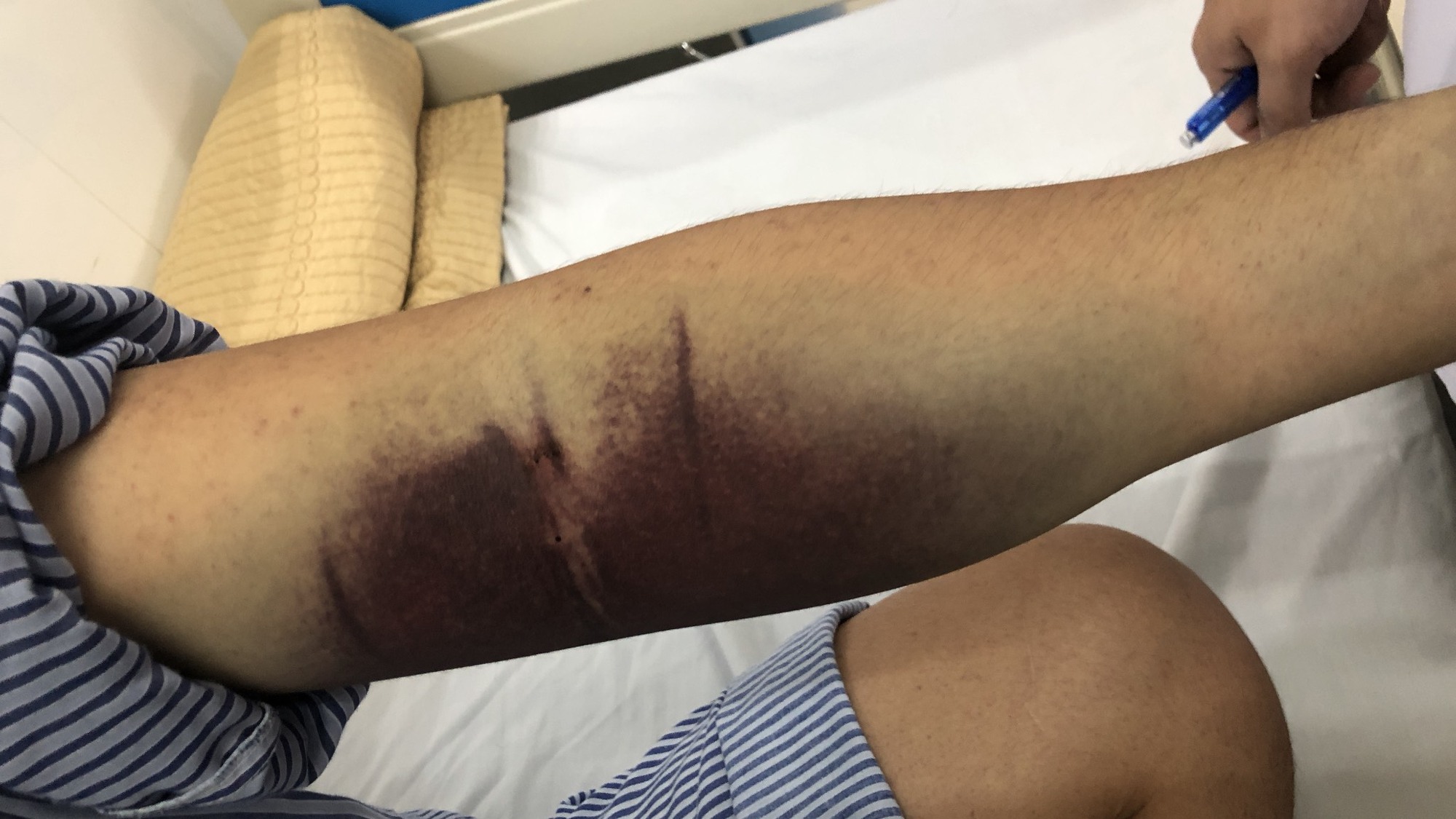
Mảng xuất huyết lớn dưới da của bệnh nhân sốt xuất huyết trên nền đái tháo đường.
ThS.BS. Phạm Hồng Quảng, phụ trách khoa bệnh nhiệt đới cho hay: Trường hợp bệnh nhân này do tiểu cầu giảm rất sâu. Khi số lượng tiểu cầu càng thấp thì nguy cơ xuất huyết càng cao, tỉ lệ biến chứng càng khó lường. Biến chứng nguy hiểm là bệnh nhân bị thoát dịch, thoát huyết tương gây tràn dịch màng phổi, màng bụng, tiểu ra máu… Hơn nữa, bệnh nhân mắc đái tháo đường lâu năm nên hệ miễn dịch suy giảm dễ dẫn tới bội nhiễm như viêm phế quản, viêm phổi…
Rất may, đối với bệnh nhân nêu trên, sau một thời gian được theo dõi và điều trị tích cực, chặt chẽ đã kiểm soát được mức đường huyết an toàn, huyết áp ổn định và tiểu cầu tăng lên hơn 100G/L nên đã được xuất viện.
BS. Quảng cho biết thêm, nhìn chung người mắc sốt xuất huyết khi tiểu cầu càng thấp thì nguy cơ xuất huyết càng cao: Có thể xuất huyết dưới da, xuất huyết trong cơ, xuất huyết nội tạng, xuất huyết não… Nhưng với người mắc đái tháo đường có hệ miễn dịch bị suy giảm, do đó nguy cơ gặp phải các biến chứng cao hơn và cũng nguy hiểm hơn. Việc điều trị cần có phác đồ đặc biệt, vừa phải kiểm soát tốt đường huyết, huyết áp vừa phải dự phòng các biến chứng do sốt xuất huyết gây ra. Chính vì thế bệnh nhân cần được theo dõi chặt chẽ.
Quá trình điều trị cho bệnh nhân sốt xuất huyết trên nền đái tháo đường khó khăn hơn so với bệnh nhân mắc sốt xuất huyết thông thường. Đặc biệt là với trường hợp tiểu cầu giảm sâu thì trong quá trình điều trị, kíp điều trị phải theo dõi sát sao ngay cả việc truyền dịch. Đối với bệnh nhân cần bù tiểu cầu phải cân nhắc kỹ chỉ định. Những rủi ro có thể gặp phải trong quá trình truyền như gây dị ứng, sốc, lây nhiễm mầm bệnh truyền nhiễm thông qua truyền máu là rất cao.
Đối với người mắc đái tháo đường type 2 kèm tăng huyết áp thì việc bù dịch càng gặp khó khăn hơn. Do sức đề kháng của người bệnh kém nên sẽ chậm hồi phục. Ngoài ra, việc điều chỉnh đường huyết sẽ càng gặp khó khăn hơn do tình trạng nhiễm trùng làm tăng đường máu.
Đến nay chưa có phương pháp điều trị sốt xuất huyết đặc hiệu. Mặc dù có thể điều trị được các triệu chứng nhưng bệnh có diễn biến khó lường, có thể xuất hiện những biến chứng nặng đe dọa đến tính mạng, đặc biệt là đối với người bệnh đái tháo đường, người bệnh cao tuổi.
Do đó đối với những bệnh nhân đái tháo đường, rối loạn chuyển hóa khi nghi ngờ bị sốt xuất huyết nên đi khám sớm để được chẩn đoán và điều trị kịp thời, không tự ý điều trị tại nhà. Sau khi khám bệnh, bác sĩ có thể cân nhắc chỉ định cho một số trường hợp điều trị tại nhà, nhưng cần phải lưu ý: Phải theo dõi nhiệt độ cơ thể hằng ngày, theo dõi các biểu hiện xuất huyết dưới da, chảy máu chân răng, chảy máu cam… thì phải nhập viện ngay, hoặc bệnh nhân đang sốt nhưng đột nhiên bị tụt nhiệt độ cũng cần phải nhanh chóng đưa đi bệnh viện.
Hóc xương cá, người phụ nữ bị đâm thủng dạ dày
Mới đây, các bác sĩ Bệnh viện Bãi Cháy Quảng Ninh đã phẫu thuật cấp cứu thành công cho chị N.T.T (33 tuổi, trú tại phường Mạo Khê, TX Đông Triều, Quảng Ninh) bị xương cá đâm thủng dạ dày.
Theo người bệnh kể, khoảng 1 tháng trước khi vào viện, chị có cảm giác nuốt phải xương nhưng cố nuốt xuống. Sau đó, xuất hiện tình trạng đau bụng và đi khám ở phòng khám tư nhân được chẩn đoán đau dạ dày, được kê đơn thuốc về nhà uống. Tuy nhiên, sau khi uống thuốc tình trạng bệnh không đỡ, cơn đau bụng ngày càng tăng, nên chị đã được gia đình đưa vào Bệnh viện Bãi Cháy cấp cứu.
Khi vào viện được các bác sĩ thăm khám, cho làm các xét nghiệm, siêu âm và chụp cắt lớp vi tính ổ bụng. Kết quả chụp cắt lớp vi tính ổ bụng có tiêm thuốc cản quang, các bác sĩ đã phát hiện dị vật đâm thủng ruột dạ dày. Sau khi hội chẩn bệnh nhân được chỉ định phẫu thuật cấp cứu.
BSCKII Dương Xuân Hiệp cho biết, tình trạng bệnh nhân bị xương cá đâm thủng dạ dày, ruột non không phải là tình trạng hiếm gặp. Xương cá có đầu sắc nhọn rất nguy hiểm khi đi vào ống tiêu hóa. Thế nhưng nhiều người vẫn chưa thật sự cảnh giác trong khi ăn uống. Đầu tiên có thể chỉ là hóc xương ở họng, sau có thể bị đâm thủng thành cơ quan tiêu hóa như trường hợp nêu trên. Nếu không kịp phát hiện sẽ dẫn đến nguy hiểm đến tính mạng.
T.M (tổng hợp)


